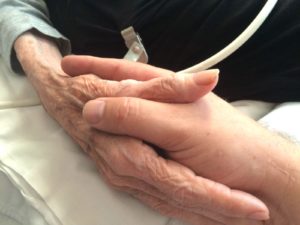
Une société qui donne un droit à la mort?
Alors que le débat sur la fin de vie reprend une tournure officielle et devrait aboutir à des changements légaux, Jean-Luc Gadreau reçoit pour Solaé la neurologue et membre du CCNE Sophie Crozier et le pasteur Christophe Jacon, membre de la commission Éthique et société de la FPF.
Écouter l’émission Solaé Le rendez-vous protestant (30 octobre 2022, présentée par Jean-Luc Gadreau et réalisée par Delphine Lemer).
Jean-Luc Gadreau: Nous allons aborder ce matin une question difficile – douloureuse, même – qui est revenue dans l’actualité récemment: la prise en charge de la fin de vie. Nous en parlerons ce matin avec Sophie Crozier, neurologue à l’hôpital de la Pitié-Salpêtrière à Paris et membre du CCNE, le Comité consultatif national d’éthique. Avec nous également, un pasteur, Christophe Jacon, qui exerce dans la paroisse de l’Église protestante unie à Périgueux et qui est membre de la commission Éthique et société de la Fédération protestante de France.
Dans la récente actualité est apparu cet avis 139 du CCNE (1) qui propose de renforcer dans un premier temps les mesures de santé publique dans le domaine des soins palliatifs mais qui prend aussi acte des limites de la loi Claeys-Leonetti estimant qu’il existe une voie pour une application éthique de l’aide active à mourir sous strictes conditions. Ce texte marque une rupture inédite avec les précédents avis du Comité qui, jusqu’ici, s’était toujours opposé à toute aide active à mourir. Précisons toutefois que 8 des 45 membres du Comité ont exprimé une réserve quant à une éventuelle évolution législative sur la fin de vie. Sophie Crozier, j’ai résumé en deux-trois phrases un document qui contient 63 pages! Peut-être pouvez-vous nous dire, pour commencer, ce qui vous semble important à retenir de cet avis?
«Pour les soignants, c’est peu compatible avec les valeurs du soin»
Sophie Crozier: Je dirais qu’il y a deux grands axes dans cet avis: d’une part des constats et d’autre part des recommandations. Les constats, ce sont principalement ceux d’une insuffisance de la connaissance, de l’application et de l’évaluation des deux dispositifs législatifs en vigueur actuellement que sont la loi de 2005 dite loi Leonetti et la loi de 2016, deux lois sur le droit des patients et sur la fin de vie. Ces deux lois ont ouvert des droits et des devoirs pour les professionnels de santé afin de mieux accompagner les situations de fin de vie. Le deuxième constat, qui est aussi partagé par l’ensemble des membres du Comité consultatif national d’éthique, c’est qu’il y a une insuffisance d’accès aux soins palliatifs avec un manque de moyens en personnel, en lits, un manque de formation et de démarche de culture palliative dans nos activités soignantes. Ça, c’est un élément très important. Le troisième constat est que certaines situations, notamment de demandes de mort ne trouveraient pas de réponse dans les lois actuelles. Ces trois constats aboutissent à des recommandations qui sont, d’une part (c’était attendu) une intensification des mesures pour renforcer les soins palliatifs et, d’autre part, des repères éthiques en cas d’évolution législative vers une aide active à mourir.
Jean-Luc Gadreau: Et c’est là que c’est un peu plus difficile, peut-être?
Sophie Crozier: Voilà… De ce fait, un certain nombre de conditions (qu’on peut discuter) seraient nécessaires pour permettre une éventuelle ouverture législative: autonomie, décision libre et éclairée, argumentation médicale à la suite d’une procédure collégiale. Avec l’idée qu’on pourrait quand même trouver des repères éthiques. C’est sur ces points qu’il y a eu beaucoup de discussions au sein du CCNE.
Jean-Luc Gadreau: Oui, j’imagine. Je parlais d’une rupture inédite. Est-ce que c’est aussi votre sentiment, vous qui êtes membre de ce Comité? Est-ce que vous sentez que quelque chose a changé et si oui, pourquoi?
Sophie Crozier: Pour moi, oui, c’est une rupture importante, inédite, parce que c’est quand même la question de l’ouverture d’un droit à mourir, donc d’une aide active à mourir. Ça, pour les soignants, c’est quelque chose de radicalement différent de tout ce qu’on faisait avant. On avait depuis la loi Claeys-Leonetti la possibilité de traiter les souffrances réfractaires des patients qui sont en situation de détresse, notamment dans des situations de fin de vie, de maladies incurables, en proposant des traitements qui ont la visée de soulager la souffrance et qui peuvent conduire au décès du malade – y compris à la demande du patient. Là, on est dans quelque chose de complètement différent, avec des patients dans des situations qui ne sont pas des situations de toute fin de vie. Parce que c’est de ça dont on va parler: ce n’est pas du court terme, ce sont des patients qui sont dans des situations médicales difficiles et qui vont demander une aide active à mourir. Et cela, pour les soignants, c’est peu compatible avec les valeurs du soin que sont l’écoute, l’accompagnement, soulager les souffrances. Il y a eu une enquête de la Société Française d’Accompagnement et de Soins Palliatifs qui a quand même révélé que la majorité des soignants était opposée à une évolution législative parce qu’ils n’y retrouvent pas le sens de leur mission de soignant. C’est une chose qui, pour moi, est radicalement différente de ce qu’on avait jusqu’à présent comme dispositif législatif.
«Quatre principes forts»
Jean-Luc Gadreau: Pasteur Christophe Jacon, la commission Éthique et Société de la Fédération protestante avait publié de son côté il y a déjà quelques temps, un texte intitulé Interpellations protestantes sur la prise en charge de la fin de vie: soins palliatifs, euthanasie et suicide assisté (2). Comment résumeriez-vous cette position de la commission avant cette évolution du CCNE?
Christophe Jacon: Oui, en 2019, la commission Éthique et société avait pris position sur la fin de vie. La commission, qui est composée de membres de confessions diverses, avait déclaré à ce moment-là quatre principes.
Jean-Luc Gadreau: Oui, il y a une grande diversité dans le protestantisme et on la retrouve dans les différentes commissions.
Christophe Jacon: Tout à fait. Au sein de cette commission diverse, on s’était entendu sur quatre principes forts:
Dieu est à l’origine de toute vie. Cette origine divine donne à chacune et à chacun quels que soient sa situation, ses fragilités, sa foi, ses faiblesses, son handicap, sa maladie, son degré d’autonomie, une dignité inconditionnelle et imméritée. C’est un point fondamental.
La vie est donnée et personne, absolument personne, ne se fait tout seul. La vie est dépendance, elle est donc marquée par la grâce et la grâce de l’autre, des autres, qui font que l’on est ce que l’on est. Et la grâce de cet autre nous donne, pour reprendre une expression de Paul Tillich, le «courage d’être». La vie donnée est donc une vie en interdépendance où chacun est à tour de rôle aidé et aidant.
Cette vie est marquée par la finitude. On ne peut pas en sortir. La vieillesse, la maladie, la fragilité, la vulnérabilité sont des marques de cette finitude tout autant que la mort. Vouloir nier cette finitude, c’est fuir notre véritable humanité, en somme. Il faut l’accepter, renoncer aux rêves idolâtres, tant de l’immortalité que nous promet le transhumanisme que de la toute-puissance dans laquelle parfois se trouve la médecine.
Cette vie est au service des plus petits, des plus fragiles, dont font partie les orphelins, les étrangers et les veuves, nous dit la Bible, donc les personnes âgées, seules et isolées. La vie au service se fait accompagnement de l’autre, écoute et paroles échangées mais aussi geste et regard si la communication est impossible, et c’est dans le regard de l’autre qu’on se sent aimé, nous dit Luther.
Voilà les principes forts qui ont été édictés par la commission Éthique et société. Mais, en dépit de principes similaires, il y a encore des positions qui sont irréconciliables. Il y a deux positions au sein de la Fédération: ceux qui, au nom de la liberté et de la responsabilité – notamment chères au protestantisme – plaident pour une dépénalisation, voire une légalisation de l’euthanasie, et puis ceux qui au nom de l’interdit du meurtre estiment que toute loi favorisant l’euthanasie active et le suicide assisté serait contraire à l’Évangile.
«Une réelle rupture anthropologique»
Jean-Luc Gadreau: Le président de la Fédération protestante, Christian Krieger, qui a rencontré tout récemment la ministre déléguée auprès du Ministre de la Santé et de la Prévention, a récemment déclaré:
«J’ai été invité par Madame la ministre Agnès Firmin-Le Bodo qui souhaitait amorcer une consultation avec les autorités religieuses pour évoquer la manière dont est envisagé le débat citoyen sur la fin de vie. Elle m’a expliqué que la Convention citoyenne relevait du ministre Olivier Véran et qu’elle-même s’occuperait plutôt du débat avec les autorités religieuses et la société civile. Pour elle, trois questions sont posées dans le cadre de ce débat. La première question est l’intensification et le développement de moyens pour soutenir le développement de l’offre de soins palliatifs dans notre pays. La deuxième question porte sur l’aide à mourir pour une situation très particulière: quand il y a des personnes réfractaires aux soins, qui souffrent et dont le diagnostic vital est engagé non pas à court terme mais à moyen terme. Et la troisième question qu’elle voudrait mettre dans ce débat citoyen c’est un droit opposable afin d’éviter les situations qu’on a connues durant la crise sanitaire de personnes isolées mourant seules dans les Ehpad ou dans les services hospitaliers.
La plupart des autorités religieuses – mais le protestantisme en particulier – va demander à ce que, dans un premier temps, une réelle analyse des moyens déployés pour les soins palliatifs et, surtout, l’insuffisante application et connaissance de la loi Claeys-Leonetti, puissent être appréciées avant de passer à une étape suivante qui représente une réelle rupture anthropologique, puisque là il s’agit pour la première fois de la question d’une aide ou d’une assistance à mourir. Pour le protestantisme, j’ai demandé à la commission Éthique et société de la Fédération de me faire un point d’étape pour savoir comment cette situation avait évolué depuis le texte qu’elle a produit en 2019. La pandémie a modifié notre rapport à la mort; on a un rapport peut-être plus inquiet à la mort puisque beaucoup de personnes sont décédées seules. Je leur ai donc demandé d’apprécier la situation sociologique et aussi la question posée par cet avis afin que nous puissions entrer de manière éclairée dans ce débat, en tant que protestants.»
«C’est difficile de se projeter dans cette question de la fin de vie»
Jean-Luc Gadreau: Sophie Crozier, peut-être pourriez-vous revenir sur ces lois existantes et qui cadrent l’attitude médicale vis-à-vis des personnes en fin de vie?
Sophie Crozier: Il y a donc deux grandes lois sur la fin de vie en France:
La première loi est celle de 2005 dite loi Leonetti, relative aux droits des malades et à la fin de vie. C’est une loi qui, pour la première fois, a précisé l’obligation pour les médecins d’accepter un refus de traitement de la part des malades, donc c’est très important. Il y avait la loi de 2002 qui l’avait déjà évoquée mais, là, cela concerne en particulier les situations de fin de vie et l’obligation pour les médecins d’accepter ces demandes d’arrêt de traitement. On n’a pas le choix, on doit écouter la demande du patient (bien sûr, celle-ci doit être réitérée; il y a tout un cadre qui est précisé dans la loi). C’est aussi un droit pour les malades de ne pas subir ce qu’on appelait avant l’acharnement thérapeutique ou obstination déraisonnable. La non-obstination déraisonnable, c’est un droit pour les malades et un devoir pour les médecins d’acter le refus de traitement, même si cela conduit au décès du malade. Et le troisième point essentiel qu’il ne faut surtout pas oublier dans la loi Leonetti, c’est l’obligation de mettre en œuvre un accompagnement palliatif, c’est-à-dire un soulagement des souffrances pour le malade, un accompagnement de la famille. Pour nous, ces dispositions sont non seulement essentielles mais complètement conformes aux valeurs du soin, et je pense que la majorité des soignants (d’ailleurs c’est une loi qui avait été votée à l’unanimité) sont d’accord avec ça.
Le deuxième grand repère législatif, la deuxième grande loi, c’est la loi dite Claeys-Leonetti qui, comme la première, est arrivée dans un contexte particulier, avec des situations particulières, des contentieux: on était face à des personnes qui demandaient l’accès à un droit à mourir parce que se trouvant dans des situations qu’elles jugeaient vraiment insupportables pour elles. Il y a eu d’abord Vincent Humbert et puis Vincent Lambert. L’idée de la loi Claeys-Leonetti, c’était d’aller un peu plus loin parce qu’il y avait effectivement des personnes dans des situations de souffrance réfractaire qui demandaient l’accès à un droit à mourir. Ce qu’a permis la loi de 2016, c’est de donner accès à une sédation profonde et continue jusqu’au décès à des personnes en fin de vie avec un pronostic vital engagé à court terme. Tous les mots sont importants et c’est là où il y a pu avoir ambiguïté.
Cela a été vécu pour ceux qui étaient très pro-euthanasie et suicide assisté comme quelque chose d’insuffisant parce que, finalement, on n’a pas l’injection d’un produit léthal conduisant au décès de façon immédiate. Il y a beaucoup de questions qui sont intéressantes, d’ailleurs, sur la temporalité, le fait qu’il faut que ça aille vite. On pourra peut-être y revenir; je pense que c’est un sujet important. Et puis, de la part des soins palliatifs, il y a une forme d’hypocrisie à parler de sédation profonde et continue jusqu’au décès. À partir du moment où on met en place un médicament qui va endormir le malade et qu’on sait qu’on ne va pas le réveiller, ça peut quand même être considéré comme une forme d’euthanasie. Il est peut-être important de rappeler que la définition de l’euthanasie c’est une demande de mort sollicitée par le malade. Les médecins, le corps soignant, ne prennent pas la décision de mettre en place une sédation sans en avoir demandé l’avis au patient soit via des directives anticipées, soit directement. Ça, c’est le cadre principal. Il faut peut-être aussi ajouter que dans la loi de 2016, les droits du malade ont été renforcés à travers les directives anticipées. Avant, les directives anticipées n’étaient que consultatives et maintenant elles sont contraignantes, ce qui change un petit peu les choses. En sachant que les directives anticipées – probablement parce qu’elles ne sont abordées qu’à travers la question de la fin de vie – très peu de Français les rédigent. C’est difficile de se projeter dans cette question de la fin de vie.
Jean-Luc Gadreau: D’ailleurs, on nous donne ces papiers à la moindre opération et, généralement, on ne les remplit pas…
Sophie Crozier: Mais oui, et cela pourrait être pensé autrement! Il y a des pays anglo-saxons où ces questions-là sont beaucoup plus développées et où on parle de projets de soins anticipés. C’est beaucoup moins douloureux que de dire directives anticipées, qui réduit souvent la question à la toute fin de vie. Peut-être qu’au lieu de se demander ce que l’on voudrait pour sa fin de vie, on pourrait penser à ce qu’on voudrait comme projet de vie, notamment dans une situation de difficulté médicale, réfléchir à quel accompagnement, jusqu’où, etc. Il y a vraiment des expériences, notamment aux États-Unis, au Canada ou en Nouvelle-Zélande, où on a beaucoup travaillé sur des projets de soins anticipés et c’est tout à fait inspirant, intéressant.
Jean-Luc Gadreau: Christophe?…
Christophe Jacon: Je réagis à ce que vous venez de dire: il y a peut-être une autre loi, avant même celle de 2005, qui est aussi importante et que Christian Krieger a évoquée, c’est celle de 1999 sur les soins palliatifs. On a là une première loi très importante qui fait quasiment des soins palliatifs un droit opposable et on constate, après 23 ans d’élaboration, que cette loi n’est pas appliquée. C’est là une des grandes souffrances. Je rejoins tout à fait Sophie Crozier sur cette façon de penser la mort tout au long de la vie – puisque la mort fait partie de la vie. Il y aurait peut-être une solution, c’est de permettre au médecin traitant, au médecin généraliste, d’accompagner ces patients sur leur réflexion. Si on faisait une sorte de tarification de cet accompagnement (parce que pour l’instant, ces médecins ne peuvent pas prendre le temps de les accompagner), on pourrait envisager cette possibilité.
«L’être humain n’est qu’un souffle»
Jean-Luc Gadreau: Dans Solaé, le rendez-vous protestant, un fil rouge relie chaque émission dans la diversité des angles abordés: c’est le texte biblique. La Bible parle de la vie mais elle évoque aussi de multiples façons la mort, la fin de vie, comme ici par exemple dans les quatre premiers versets du psaume 144:
«Béni soit le Seigneur, mon rocher,
lui qui m’entraîne à la bataille et me prépare au combat.
Il est mon allié et mon refuge,
ma forteresse, mon libérateur, le bouclier qui m’abrite.
C’est lui qui met des peuples à mes pieds.
Pourtant, Seigneur, qu’est-ce qu’un être humain
pour que tu t’intéresses à lui?
Qu’est-t-il pour que tu tiennes compte de lui?
L’être humain n’est qu’un souffle,
sa vie n’est qu’une ombre qui passe.»
Christophe Jacon, pasteur théologien, comment réagissez-vous à ces mots?
Christophe Jacon: C’est un très joli texte. L’être humain, dit l’hébreu, est hevel, ce qui nous renvoie à la fragilité d’Abel, la buée, le souffle. Il aborde la question de la finitude qu’on a évoquée au début de cet entretien, une finitude qui doit être tant acceptée par l’homme avec l’abandon de ces rêves que nous promet le transhumanisme, que par le médecin. Je le disais tout à l’heure, c’est important que les deux puissent accepter cette question de la finitude. C’est l’acceptation de la non-puissance dont parlait Ellul, tant pour l’un que pour l’autre, et je pense que derrière ce texte biblique, il y a cette question: qu’est-ce qu’on fait quand la buée est irrespirable? Qu’est-ce qu’on fait quand on a le sentiment – et beaucoup de personnes ont ce sentiment à la fin de leur vie – que la situation est trop difficile? Baruch disait dans le livre de Jérémie que Dieu avait ajouté peine sur sa souffrance. Il y a parfois des situations où il faut prendre en compte le fait que cela devienne irrespirable et, personnellement – et là c’est un avis qui n’est pas celui de la commission – il y a des situations où je pense que le visage de l’autre m’oblige à envisager l’inenvisageable, pour reprendre une terminologie de Levinas.
«Les demandes de mort sont des demandes extrêmement complexes»
Jean-Luc Gadreau: Pour terminer, je vais vous poser la même question à tous les deux: comment appréhendez-vous les mois qui viennent, ce débat qui s’ouvre (parce que, d’après ce que l’on entend, il semblerait que le débat s’ouvre vraiment sur la question)? Quels sont les points de vigilance que vous relevez? Sophie?…
Sophie Crozier: Je pense qu’il faudrait déjà qu’on ait le temps de pouvoir réexpliquer ce qui existe comme dispositif législatif, qu’il y ait une prise de conscience de l’importance de renforcer les mesures dans les soins palliatifs, que ce soit dans les unités soins palliatifs ou au-delà. Je pense que le point de vigilance est là. On l’a rappelé, il existe depuis 1999 un droit d’accès aux soins palliatifs, mais ce droit n’est malheureusement pas accessible et il y a de grandes inégalités territoriales. Avant d’envisager une évolution législative, il me semble que c’est l’impératif absolu.
Et il est important de rappeler que derrière toutes ces situations il y a des personnes, des situations individuelles pour lesquelles chaque option doit pouvoir être envisagée et discutée, et que cela demande du temps. Ce que je crains c’est que justement ce manque de temps nous conduise parfois à prendre des décisions qui ne soient pas assez réfléchies. Les demandes de mort sont des demandes extrêmement complexes, extrêmement ambivalentes; elles doivent être questionnées. Pour moi, la loi ne règlera pas ce qu’on appelle – mal, d’ailleurs – le mal-mourir et ce n’est pas une loi qui va faire que les conditions de la fin de vie s’améliorent mais des pratiques soignantes d’écoute et de compréhension de l’autre, d’attention à la vulnérabilité, à la situation particulière. Personnellement je ne suis pas opposée au fait d’accompagner quelqu’un jusqu’au bout, y compris si cela doit accélérer le décès. En revanche, je pense que de l’inscrire dans une loi est quelque chose de dangereux. Qu’est-ce que c’est qu’une société qui donne un droit à la mort? Qu’est-ce que cela renvoie comme image pour les patients, pour les personnes les plus vulnérables, pour les personnes en situations de handicap? Cela interroge des choses très importantes, sur la valeur de la vie, etc.
Pour ces raisons-là, je ne suis pas du tout pour une évolution rapide vers une autorisation d’un droit à mourir. À titre personnel, je suis très impliquée depuis 2005 sur la question du développement de la démarche palliative. Je me suis occupée de cela dans mon hôpital pendant plus de 10 ans en tant que présidente du comité local soins palliatifs. L’objectif était vraiment d’essayer de promouvoir la démarche palliative dans tous nos services, quelles que soient les spécialités. Il y a une volonté des soignants mais il faut leur donner le temps de pouvoir accompagner les personnes en fin de vie et aujourd’hui ce temps-là manque cruellement. On va donc aussi imaginer une loi dans ce contexte de crise hospitalière. En ce qui me concerne, je suis très inquiète et j’espère pouvoir participer à tous ces débats.
Jean-Luc Gadreau: Christophe, un mot de conclusion?
Christophe Jacon: Je partage tout à fait l’inquiétude concernant la loi. Un point, peut-être: on a peu parlé de l’accompagnement, or, le CCNE dans son avis 121 (3) imaginait un service public de l’accompagnement pour développer cela, pour remplacer cette envie de mourir par un goût de vivre.
Jean-Luc Gadreau: Merci beaucoup et bon courage dans vos engagements respectifs à tous les deux.
Illustration: extrait de la carte interactive des unités de soins palliatifs sur l’Annuaire géolocalisé des structures de soins palliatifs et d’accompagnement de fin de vie (site public Fin de vie Soins palliatifs).
(1) Questions éthiques relatives aux situations de fin de vie: autonomie et solidarité, avis 139 du CCNE, 13 septembre 2022. Voir aussi le communiqué de presse du même jour.
(2) Commission Éthique et société de la FPF, Interpellations protestantes sur la prise en charge de la fin de vie: soins palliatifs, euthanasie et suicide assisté, 26 janvier 2019.
(3) Fin de vie, autonomie de la personne, volonté de mourir, avis 121 du CCNE, 30 juin 2013.